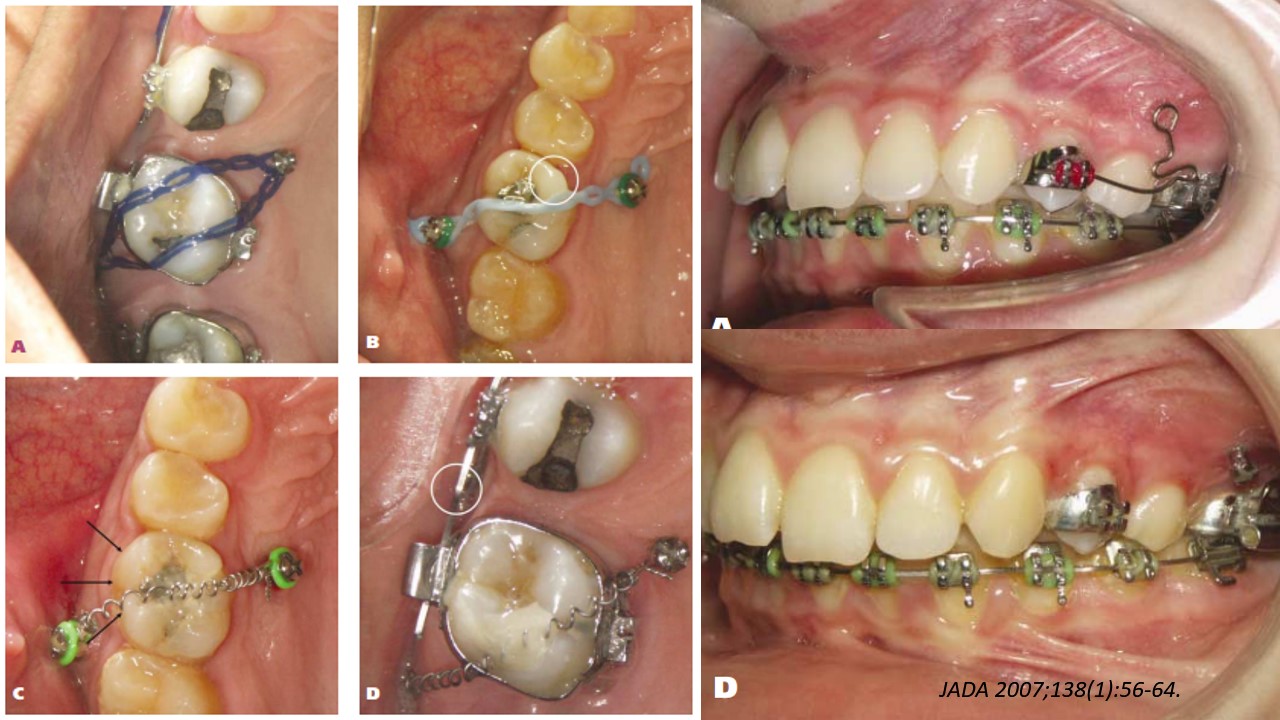
Actualmente se ha publicitado el uso de aparatos de autoligado para tratamientos de expansión sin extracciones. No obstante estos aparatos datan de varios años atrás y pueden utilizarse para tratar casos de extracciones.
Se ha introducido la idea de que las fuerzas necesarias para la retracción del bloque anterior son menores debido a la menor fricción otorgada por el aparato de autoligado. Esto brindaría menor posibilidad de pérdida de anclaje ya que los molares son sometidos a menores fuerzas. Es una ventaja mecánica que además evitaría embandar molares y colocar barras palatinas, arcos linguales, microimplantes etc., con su mayor costo biológico y económico. Además por estas mismas razones los espacios se cerrarían más rápido, no habría fricción que lo enlentezca.
Zhou y cols de Wenzhou Medical University em China realizaron una Revisión Sistemática para evaluar la pérdida de anclaje y la velocidad de cierre de espacios del canino, en mecánica de cierre de espacios en dos etapas. Se puede descargar gratuitamente desde aquí.
¿Qué realizaron y encontraron?
La búsqueda sistematizada arrojo 784 estudios de los cuales incluyeron 6 en el meta-análisis. De ellos sólo dos fueron randomizados de diseño cruzado con bajo y moderado riesgo de sesgo.
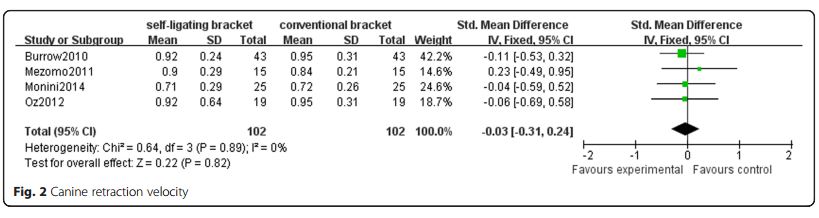
No hallaron diferencias en la magnitud de pérdida de anclaje molar y en la velocidad de movimiento canino en el cierre de espacios entre aparatos convencionales y de autoligado.
Es poco frecuente observar Meta-Análisis en ortodoncia. A continuación dos de los realizados en el estudio (si se fijan en el diamante negro del dibujo está en cero, esto indica que no hay diferencias):
¿Cuál es el análisis metodológico?
La búsqueda es adecuada, salvo para la literatura gris que no realizan búsqueda en bases de datos específicas, por lo que el sesgo de publicación es posible. Utilizan herramientas no validadas para determinar riesgo de sesgo, asunto manifestado por los autores. La confianza en esos resultados es menor. La principal limitación es el diseño de los estudios, asunto destacado por los autores. No realizan análisis de sensibilidad por calidad de estudio, por lo que no sabemos hasta que punto los estudios no randomizados influyen en los resultados. Debemos tomar con cautela los resultados.
¿Cómo puedo aplicar esta evidencia en mi consultorio?
No es ninguna sorpresa que los aparatos de autoligado no brinden ventajas en el cierre de espacios. La fricción de la ligadura poco tiene que ver con la mecánica de cierre de espacios, la misma está condicionada por el binding, como nos hizo notar Kusy varios años atrás con sus estudios de biomecánica.
No existe un bracket que cierre espacios más rápido o que pierda menos anclaje. Por ende si queremos utilizar un bracket de autoligado, de ningún modo nos dará alguna ventaja mecánica, sólo la ergonomía para colocar el arco. Cada ortodoncista deberá evaluar si la alta diferencia de costo entre el aparato convencional y el de autoligado justifica esa ventaja ergonómica. Por cierto que tampoco debemos decirle al paciente que estos sistemas le traerán alguna ventaja, si lo hacemos, estamos practicando ortodoncia basada en mercadotecnia, pero NO en evidencias. Esto no busca los mejores intereses del paciente. Me causa bastante gracia, muchas veces promocionamos al paciente los aparatos que utilizamos como si fuéramos agentes de ventas de las empresas de insumos ortodóncicos, siendo que nosotros somos el cliente. Debemos hacer a un lado el gran lavado de nuestro cerebro por la publicidad y recordar que somos ortodoncistas.