La distalización es un tratamiento útil en las Clases II dentoesqueletales, aunque hay filosofías que no la utilizan por sus principios. Aquellos que distalan molares normalmente recomiendan realizarlo antes que erupcione el 2° molar, así el 1° molar se distala en mayor magnitud arrastrando al germen del 2° molar que erupcionará en una zona más distal y demorará menos tiempo y con menor nivel de fuerza porque es más sencillo movilizar una sola pieza dental . No obstante otros autores han observado que debido a que el 2° molar no erupcionado puede actuar como fulcrum en la zona de raíces del 1° molar este puede inclinarse perdiendo el efecto en masa. Por ende recomiendan realizar el distalamiento muy temprano con un germen del 2° molar alto, siendo la distalización lograda mayor o esperar que erupcione completamente el 2° molar, siendo lo que podamos distalar menor o con mayor esfuerzo que puede comprometer el anclaje y aumentar los efectos indeseados.
Las indicaciones son contradictorias y generan confusiones sobre cuál es el mejor momento para distalizar un 1° molar y también nos complica sobre que pasará con el 1° molar si está o no el 2° molar. Por suerte Flores-Mir y cols evaluaron en una Revisión Sistemática el efecto del estadío de erupción del 2° molar en la terapia de distalamiento. Se puede descargar gratis desde aquí.
¿Cuáles fueron los resultados?
Localizaron 588 estudios siendo 4 elegibles según los criterios de inclusión. Uno era prospectivo y tres retrospectivos. Los resultados fueron:
-Tres estudios no encontraron difefencias en cuanto a magnitud de distalización e inclinación del primer molar en relación a si el segundo molar se encontraba erupcionado o no.
-Un estudio encontró diferencias. El 1° molar se distaliza 0.8mm más, se inclina 5° más y demora 1 mes menos si el 2° molar no se encuentra erupcionado.
-Con respecto al impacto en el germen del 3° molar los datos son muy variables y parecen sugerir que no hay una influencia clara sobre la posición del mismo. Aparentemente la presencia del mismo no altera la distalización. Un estudio en 3 pacientes vió que los resultados son mejores con germectomía del 3° molar, similares a la presencia o no del 2° molar.
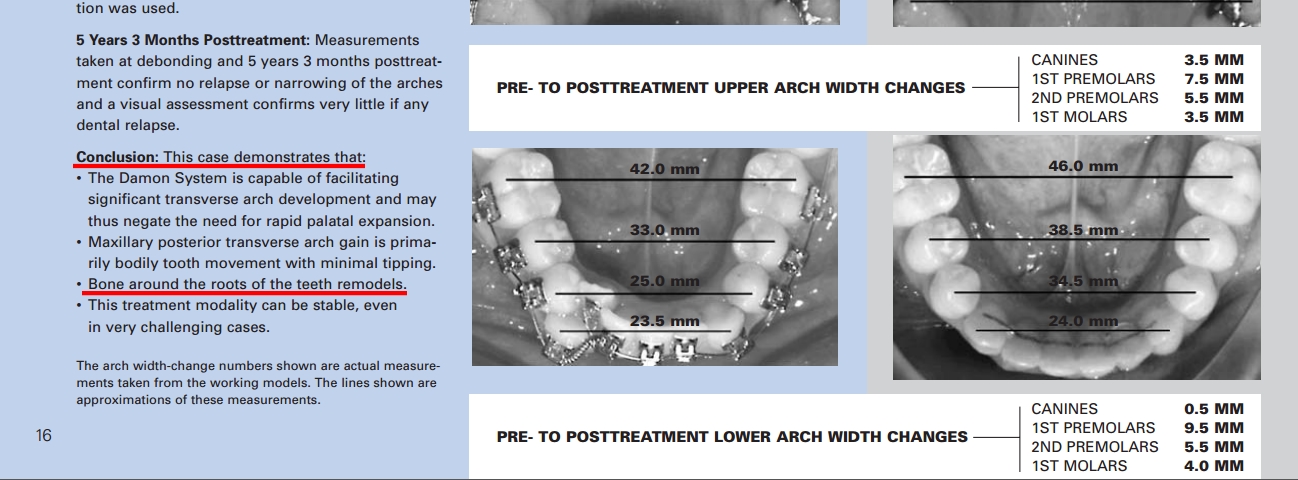
Imagen 1. Tabla de resultados de distalización en mm. del 1° y 2° molar.
¿Cuál es el comentario metodológico?
La revisión no está registrada. No buscan en literatura gris por lo que puede haber sesgo de publicación. La evaluación de riesgo de sesgo no está detallada ni reportada, salvo el diseño de los estudios en el tiempo (prospectivo o retrospectivos). Si bien el diseño retrospectivo es de alto sesgo es conveniente concer el riesgo de sesgo. Los revisores se concentran en evaluar las limitaciones y resultados clínicos con respecto a la magnitud de distalización e inclinación de los molares. Realizan correctas implicaciones a la práctica e investigación.
¿Cómo puedo aplicar esta evidencia en el consultorio?
La evidencia es escasa y de baja calidad. No se pueden tomar datos confiables para aplicar en los pacientes. No obstante podemos utilizar estos datos de la mejor evidencia disponible. Podemos distalar con tranquilidad ya sea si se encuentran los 2° molares erupcionados o no. Tal vez según la teoría del fulcro si el 2° molar no está erupcionado exista una ligera tendencia a que el molar se incline, lo que se puede compensar agregando tip al aparato o indicar en molares distoinclinados. Posiblemente si el 2° molar ha erupcionado el movimiento sea más lento requiriendo mayores niveles de fuerza o mas tiempo de tratamiento (dos meses más, no es la locura) con menos fuerza. Un nivel de fuerza mayor puede magnificar la pérdida de anclaje anterior (tres de los estudios evaluaron el Péndulo) asunto no evaluado en el estudio. Esto puede ser significativo si se usa el Péndulo, pero con las técnicas con microimplantes carecería de importancia. Esta información es valiosa para la clínica y nos da mayor criterio a la hora de distalizar un molar. La influencia sobre la posición del 3° molar y su posible retención es un asunto que debe ser investigado en detalle, ya que es contradictorio: distalando se evita la extracción de un premolar perlo luego en el futuro se favorece la del 3° molar; ¿esta es la lógica de un “tratamiento sin extracción”?
Estos datos nos hacen dar cuenta cómo se forman los mitos en ortodoncia. Un ortodoncista vió que un 1° molar se movió 2.2mm. en 6 meses si estaba presente el 2° molar en vez de 3mm. en 5 meses si no estaba e inmediatamente se recomienda realizar el tratamiento antes que aparezca el 2° molar. Con estos mismos datos pero reparando en que el 1° molar se inclina 5° más si el 2° no erupciona, se forma otra recomendación de esperar la erupción del 2° molar o hacerlo muy temprano. Así el boca en boca de las “recomendaciones de expertos” se esparce apareciendo los mitos. Y como niños nos empezamos a pelear entre colegas según nuestras “escuelas de pensamiento.” Más datos de investigación y menos opiniones externas sobre los mismos son lo que necesitamos en nuestro consultorio para que seamos nosotros quienes interpretemos datos y en base a nuestra experiencia y características únicas del paciente desarrollemos una práctica clínica.
Imagen de portada tomada del catálogo on-line de American Orthodontics.