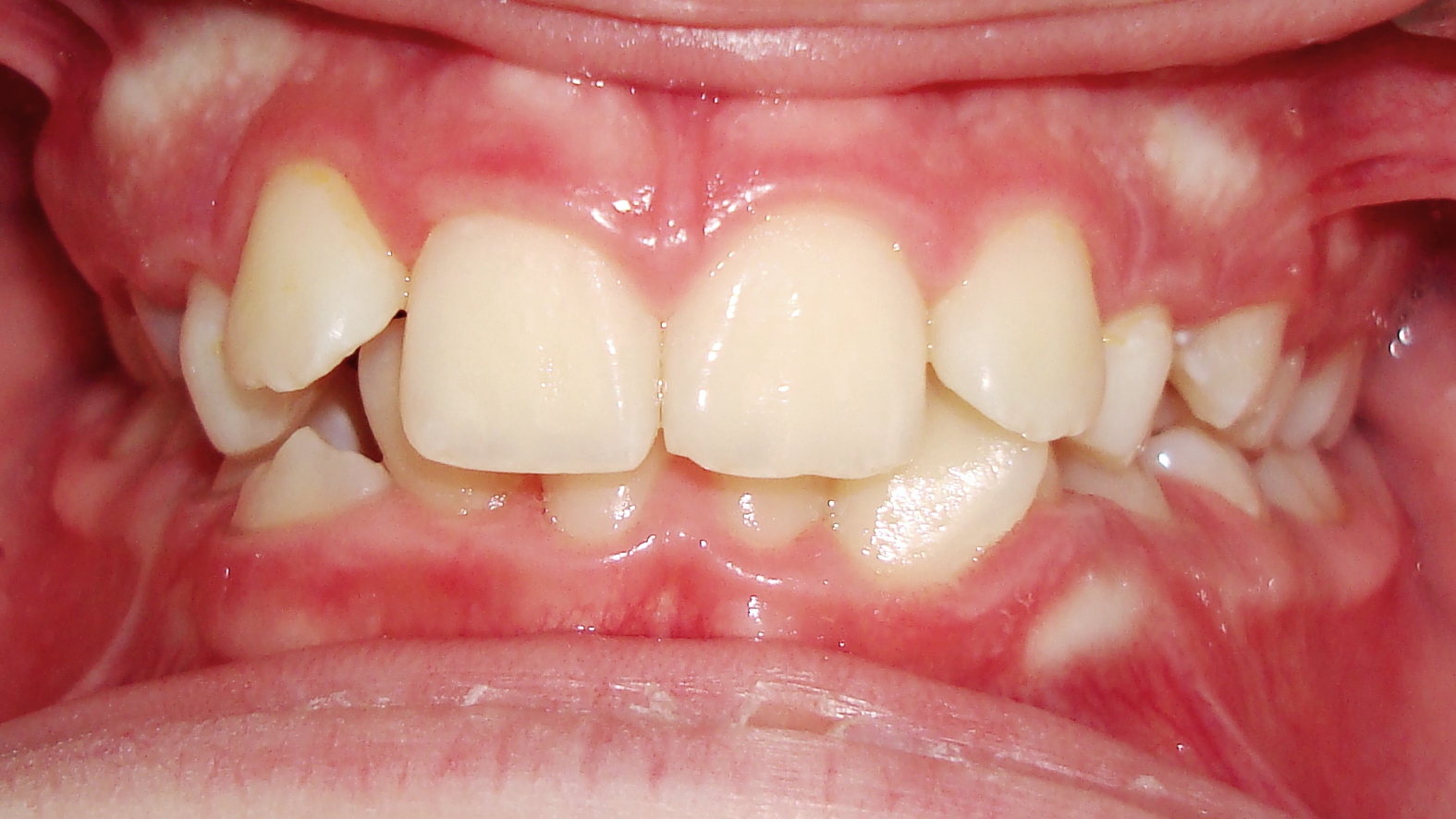
Los aparatos de ortodoncia tienden a retener mayor cantidad de placa bacteriana debido a su forma irregular y difícil higiene. Se ha sugerido que además generan nichos que promueven la alteración de la calidad de la placa bacteriana lo que podría provocar cepas más virulentas que no sólo tengan más cariogenicidad sino que produzcan periodontopatías.
Freitas y cols de la Universidad Federal de Río de Janeiro en Brasil condujeron una revisión sistemática sobre este tema, publicada en el 2014 en el Dental Press J Orthod. Se puede bajar gratuitamente desde aquí.
¿Qué hicieron y encontraron?
Localizaron mediante búsqueda sistemática 250 estudios de los cuales sólo 4 cumplían los criterios de inclusión. Los resultados basados en la limitada evidencia fueron:
-Los estudios son de moderada calidad, escasos y de baja muestra.
-Los aparatos de ortodoncia aumentarían en cantidad la placa bacteriana y la alterarían en calidad con predominio de microorganismos anaerobios que favorecerían la patología periodontal y estreptococos que favorecen la caries dental.
-El efecto sería transitorio entre los primeros 3-6 meses en sujetos con buena higiene.
-Son necesarios más estudios observacionales de buen diseño con muestras adecuadas y estudios randomizados.
¿Cuál es el análisis metodológico simplificado?
La revisión posee omisiones al protocolo. No parece estar registrada. La búsqueda de estudios es la mayor falencia. Rechazan estudios en otros idiomas, lo que puede generar sesgo. La búsqueda no utiliza la base de datos Cochrane lo que puede provocar pérdida de estudios randomizados. No buscan en literatura gris ni en las referencias, lo que pude generar sesgo de publicación y más pérdida de estudios respectivamente. No detallan el protocolo de extracción de datos ni los análisis a realizar; aunque esto último puede ser por decisión editorial. No utilizan una herramienta de riesgo de sesgo sino de calidad, lo cual no es adecuado ya que son cosas diferente y para la evaluación con fines de aplicación clínica se recomienda herramienta de sesgo. Al ser una revisión sistemática de estudios no randomizados y tomando en cuenta la fecha que se realizó, podrían haber utilizado la escala NOS (hoy en día hay herramientas posiblemente mejores para ello). Más allá de los criterios de inclusión-exclusión de la muestra, los factores de confusión que los autores consideran son los de toma de muestra, teniendo en este tipo de revisiones de convencer al lector que se analizaron todos los factores posibles, cosa que no me queda clara luego de leerla. En un análisis simple, la calidad de la revisión me parece baja y su sesgo alto.
¿Cómo puedo aplicar esta evidencia en mi consultorio?
No hay evidencia de calidad sobre cambios en la placa bacteriana y los aparatos de ortodoncia. Por lo cual hay que ser muy cuidadoso para tomar esta información como base de decisiones clínicas y, mal que nos pese, es la mejor evidencia disponible al respecto. O por decirlo de otro modo, debemos saber el nivel de evidencia clínica que basa nuestras prácticas de consultorio. Como resumen, la limitada evidencia sugiere cambios en la placa bacteriana en los primeros meses posteriores producto de la colocación de aparatos que luego se normaliza. Esto puede deberse a que el paciente domina la nueva técnica de higiene o a una respuesta favorable como huésped. Estos datos refuerzan las prácticas clínicas convencionales, enseñanza, control y motivación de la higiene dental y de aparatos en los pacientes de ortodoncia.
Dr. Ravindra Nanda y Evidencias. Reseña de conferencia. -In Memoriam-
Asistir a un evento titulado “Ortodoncia contemporánea basada en evidencia y biomecánica eficiente” de por sí ya me entusiasma. El disertante fue el mítico Dr. Ravindra Nanda Titular y Jefe del Departamento de Ciencia Craneofacial, División de Ortodoncia de la Universidad de Connecticut en el Centro de Salud en Farmigton, Estados Unidos (EEUU). Fue un festival de evidencia de los distintos niveles de estudios científicos en ciencias biológicas y un gran acierto de las autoridades de la Sociedad Argentina de Ortodoncia de traerlo al evento.
Desarrolló el tema de aceleración del movimiento dental, comenzando con evidencias de las ciencias básicas, mostrando estudios de animales, mediadores químicos, etc. como base del fundamento biológico de las intervenciones clínicas. Prosiguió con reporte de casos clínicos, estudios piloto, estudios randomizados y revisiones sistemáticas, un show de lo que me pareció la mejor evidencia disponible sobre el tema. Como dato de color, uno de los estudios randomizados que señaló aún no se publica y pueden consultarlo desde aquí, (su acceso es público y gratuito) con una metodología que aparenta ser de alta calidad y cuando sea publicado lo analizaremos. Es lo que en evidencias llamamos “ongoing studies” que deben registrarse con el objetivo principal de reducir el error sistemático, el famoso sesgo. Durante la charla explicó parte de las ventajas y desventajas del trabajo del investigador en EEUU, realidad diametralmente opuesta a la latinoamericana.
Con respecto a la biomecánica eficiente detalló estudios de elemento finito para evaluar centros de resistencia y diseños de aparatos y metalúrgicos para aleaciones. Esto en evidencias se jerarquiza en estudios de laboratorio. Prosiguió con una gran cantidad de reportes de casos de la aplicación de estos estudios a la clínica que están publicados en diversas revistas de alto impacto de la especialidad y que invito a que lean. Esa parte de la conferencia captó mayor atención ya que explicó en detalle el modo de realizar las diferentes mecánicas en pacientes con o sin dispositivos de anclaje temporal esqueléticos.
Sugirió que el paciente debe decidir el tratamiento y para cada reporte de caso clínico mostró las alternativas de tratamiento ofrecidas al paciente. En reiteradas ocasiones señaló las dificultades clínicas producto de las decisiones del paciente, principalmente en la etapa de finalización. El paciente es parte de la ecuación de basar la práctica en evidencias.
Fue una gran emoción oír hablar a un experto mundial en ortodoncia de guías de reporte, gráficos de flujo, protocolos de intención de tratar, significancia clínica, etc. Es lo que con el Dr. Mario Valdez Torres hacemos en esta web a diario y siento que este sitio brinda de modo útil las herramientas para analizar los trabajos de alta calidad. Muchas de las Revisiones Sistemáticas en las que se basó el Dr. Nanda las habíamos reseñado. Se me hace difícil entender como alguien luego de asistir a esta conferencia puede seguir sosteniendo que las evidencias no tienen ningún tipo de utilidad clínica y son asuntos de laboratorio.
Con un nudo en el alma dedico esta nota a la memoria del Dr. Roberto Lapenta, miembro de comisión directiva de SAO, presidente de SAOL, disertante nacional e internacional, autor de libros interactivos únicos en su especie, investigador científico, profesor, pionero en Técnica Lingual, maestro, director de cine, columnista de radio, televisión y amigo. Tantos momentos compartidos. Talentoso e incansable trascendió las barreras limítrofes y linguísticas, hace unos días cuando fue el día Mundial del Ortodoncista, claramente se evidenció que es un Ortodoncista Mundial. La creatividad era una de sus tantas características distintivas, alguna vez supo decir: “Los dientes al igual que las puertas, poseen dos superficies…Ortodoncia Lingual. ¿Por qué pensás que es tan distinto?”

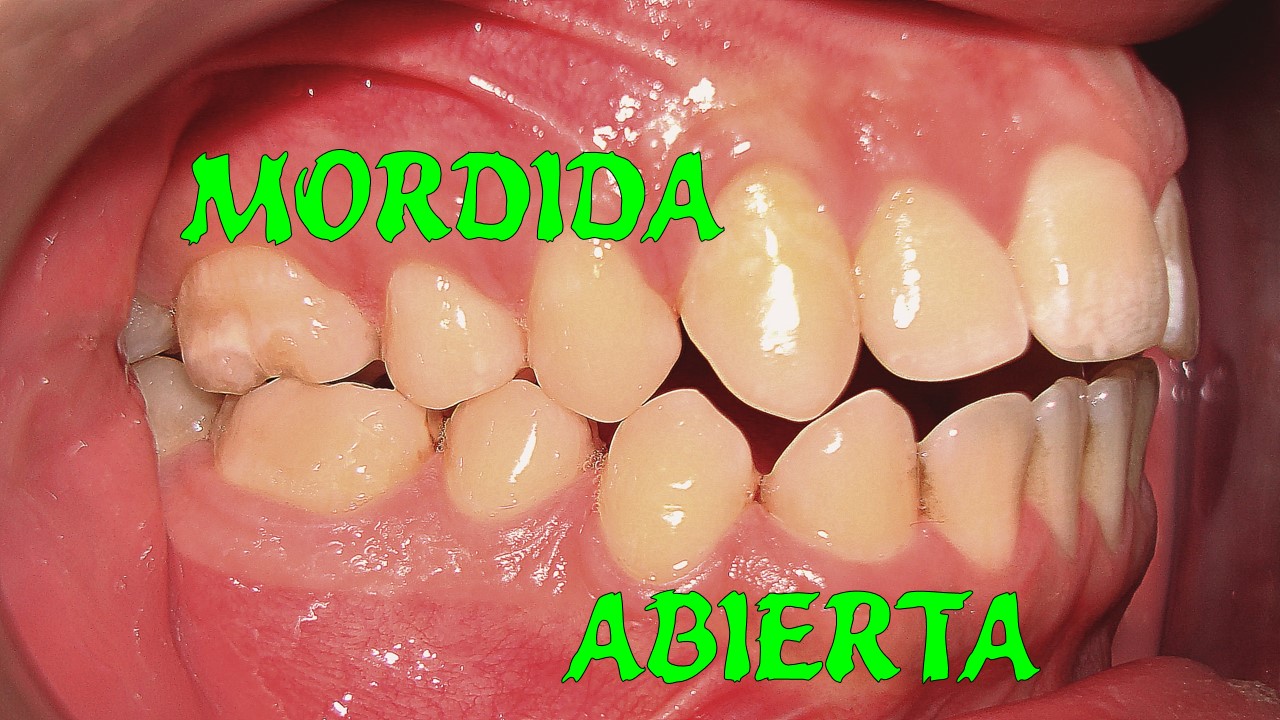
¿Es estable la corrección de la mordida abierta anterior?
La mordida abierta anterior es una patología de difícil corrección y su estabilidad en el largo plazo es un desafío para el ortodoncista. Esto se debe a que la etiología es compleja con influencia funcional como deglución atípica, postura baja de lengua, macroglosia y predisposición esqueletal con maxilares divergentes o con altura excesiva.
Es fundamental conocer el grado de estabilidad de la corrección, es por ello que Greenlee y cols de la Universidad de Washington, EEUU, llevaron a cabo una revisión sistemática al respecto. Se puede descargar el abstract haciendo click aquí.
¿Qué encontraron?
De los 426 estudios localizados sólo 16 fueron incluidos con datos de 694 pacientes. Ninguno poseía grupo control. Los resultados a al menos un año de tratamiento fueron:
-Recidiva de mordida abierta con ortodoncia 25%
-Recidiva de la mordida abierta con cirugía ortognática 18%
-Recidiva del overbite logrado sin mordida abierta con ortodoncia 66%
– Recidiva del overbite logrado sin mordida abierta con cirugía ortognática 25%
-La menor estabilidad de la corrección dental en sujetos con ortodoncia se debe tal vez a que el crecimiento remanente juega un rol en contra en el largo plazo.
-El fracaso de la corrección quirúrgica se deba tal vez a extrusión molar y un aumento de la altura facial postratamiento.
¿Cuál es el análisis metodológico?
La revisión no está registrada. Incluyen estudios no randomizados de baja muestra lo que aumenta el sesgo. Realizan búsqueda de literatura gris limitada que aumenta el riesgo de sesgo de publicación. No evalúan el riesgo de sesgo de los estudios incluidos, realizan análisis de calidad, que no es lo mismo, un estudio puede ser de alta calidad y aún así inducir a sesgo. No estudian formalmente el sesgo de publicación, por lo cual no conocemos la robustez de los resultados, incluso no realizan análisis de sensibilidad por calidad metodológica. No es conveniente mezclar estudios de muy baja calidad metodológica con alta en un meta-análisis sin conocer la influencia de los de baja calidad. No analizan adecuadamente la heterogeneidad clínica y estadística; por ejemplo no hacen siquiera mención a las múltiples terapias ortodóncicas para corregir la mordida abierta. No reportan conflicto de interés-La revisión posee moderada calidad metodológica y alto riesgo de sesgo a nivel revisión. Lamentablemente su principal limitación son los estudios no controlados de base que aparentemente poseen alto riesgo de sesgo.
¿Cómo puedo aplicar esta evidencia en mi consultorio?
Se debe recalcar que la evidencia de base es de moderada calidad metodológica y alto riesgo de sesgo por lo cual los resultados no son confiables. Con ese dato en mente cada clínico debe evaluar si una tasa de fracaso de 1 sujeto en 4 con ortodoncia y 1 en 5 con cirugía ortognática es aceptable. El paciente debe estar al tanto de esa tasa de fracaso y opinar al respecto.
En relación al overbite logrado, si tenemos en cuenta que la media es 1.5mm, la recidiva con ortodoncia quedará en 0.51mm y con cirugía ortognática en 1.12mm al año de tratamiento. No sabemos si esta disminución posee carácter progresivo en el tiempo o se mantiene en ese valor, ya que sólo estudian un año postratamiento. Posiblemente ese valor de sobremordida observado al año de tratamiento condicione la guía anterior y sea necesario realizar intervenciones al respecto. Como muy subjetiva observación y opinión personal me llama la atención la elevada tasa de fracaso de la cirugía, a priori pensaba que era más estable. La teoría explicativa al respecto de los autores no me parece convincente y pienso que el componente funcional puede ser el responsable de la misma. Sería acertado evaluar en futuros estudios la influencia de los tejidos blandos en la tasa de fracaso.
El defecto que veo sobre este estudio es que es un reflejo de que la especialidad está más preocupada en realizar estudios de efectividad de un tipo de bracket o aleación de arco ortodóncico con evidentes fines comerciales; que de temas funcionales importantes como este.
Lo positivo que veo de la Revisión Sistemática es que tenemos información objetiva (aunque de alto sesgo) sobre la tasa de fracaso o recidiva de la mordida abierta un año postratamiento para informar a nuestros pacientes. Ya no tendremos esa incómoda duda de si volverá la mordida abierta o no y si bien tal vez los resultados no sean lo que esperábamos es lo mejor que la ciencia puede darnos hoy en día.
Extrusión dental para aumentar el hueso y encía previo al reemplazo dental con un implante.
La interrelación de ortodoncia con prótesis es amplia y se obtienen resultados exitosos en combinación. Uno de estos tratamientos es extruir piezas dentales destruídas para devolver el espesor de hueso y encía perdidos para luego ser extraído y colocar un implante inmediato. Se argumenta que esta maniobra forma hueso de un modo más natural que con injertos y brinda una emergencia más estética en zonas anteriores.
Morayem y cols en el 2008 del Colegio de Odontología en la Universidad de Saskatchewan en Canadá revisaron este tema. Esta revisión es gratis por eso la analizamos y se descarga de aquí. Luego en el 2015 Zenóbio y cols y en el 2016 Alsahhaf y cols realizaron revisiones más nuevas. La de Zenóbio es de paga y se puede desacragar un resumen desde aquí y la de Alsahhaf es no sitemática y puede descargarse gratis desde aquí. Las novedades que agregan estas revisiones se explicarán aparte en la nota, pero nos focalizaremos en la del 2008 ya que todos los lectores pueden acceder de modo gratuito y la de Alsahhaf es relatada por ende no es adecuada. Es un ejercicio de observación de como progresa el método científico sobre un tema. Primero comienza con reporte de casos para describir un tratamiento nuevo. Luego continúa con estudios aleatorizados para comprobar su eficacia y seguridad. Por ende si somos cautos deberíamos esperar a que aparezcan estudios controlados cuando aparecen tratamientos nuevos de reporte de casos. O si deseamos probarlos, debemos decirle al paciente que el tratamiento que le proponemos está bajo investigación y los resultados observados son piloto. En ortodoncia nos enseñan técnicas presentando sólo reporte de un caso, cosa que no es correcta para determinar eficacia y seguridad.
¿Qué hallaron?
Localizaron 79 estudios de los cuales sólo 19 poseían los criterios de inclusón. Los mismos trataron tan solo 23 piezas dentales. Son reportes de caso, evidencia de muy baja calidad y altísimo riesgo de sesgo. Teniendo esto en mente esta muy limitada evidencia sugiere:
Es un procedimiento viable que permite aumento óseo y gingival. La efectividad sólo puede ser evaluada por estudios randomizados. Por ende no sabemos si es mejor que otro procedimiento y cuanto hueso y encía genera. Ver los datos de Zenóbio y cols en un estudio randomizado más adelante que ya lo han cuantificado.
Las indicaciones son para tratar pérdidas óseas ligeras a moderadas, en donde se necesite re-establecer el espesor biológico en zonas de alto compromiso estético. Las piezas ideales son aquellas con pobre pronóstico debido a enfermedad periodontal grave, caries avanzada, fractura radicular y tratamientos previos fracasados; todos factores de alto riesgo para el éxito de una reconstrucción protésica de la pieza. Es lo que se denomina “dientes sin esperanzas”.
Terapia periodontal quirúrgica previa si posee periodontitis activa. Esperar de 3 a 6 meses para la reparación ósea.
Terapia endodóntica previa si se prevee que al extruir la pieza se deberá desgastar oclusalmente con riesgo de acercarse o exponer pulpa vital..
Con aparatos fijos se usan brackets en la pieza en cuestión y vecinas. Se usa un arco de acero de anclaje y un overarch de nickel titanio para extruir con fuerzas ligeras de 15g en anteriores y 50g en posteriores. Se progresa activando con step bends oclusales o colocando composite por sobre el bracket y calzando al alambre seccional sobre este montículo de composite. Colocar fantoche en zonas de alto compromiso estético si la corona estuviera fracturada. Aplicar torque coronario negativo o radicular vestibular para que el abultamiento radicular ayude a formar más hueso esponjoso y minimizar la tabla ósea externa. Desgastar de ser necesario oclusalmente a medida que se extruye la pieza dental.
No extruir más de 2mm por mes, ya que produce extrusión SIN acompañamiento óseo y gingival.
Contener un mes por mes de tratamiento activo.
Extracción e inmediata colocación del implante.
La revisión y estudio aleatorizado de Zenóbio y cols del 2015 agrega lo siguiente:
Existen dos estudios aleatorios sobre fibrotomía. La fibrotomía se utiliza para evitar que la encía queratinizada se minimice por efecto arrastre de la extrusión y se mantenga una extrusión aislada del tejido gingival. Un estudio halló que es útil, el otro que no. Ambos estudios poseen riesgo de sesgo incierto. Por ende ante resultados contrapuestos son necesarios más estudios aleatorizados para integrarlos en una futura revisión sistematizada, meta-analizarlos y lograr una mejor estimación de efecto.
El estudio randomizado piloto halló que en casos sin fibrotomía con una extrusión promedio de 2.55mm se forma 1.5mm de hueso es decir un 58% de lo extruído y 2mm de encía es decir un 78% de lo extruído. Estos datos provienen de un estudio aleatorizado de riesgo de sesgo incierto. Sería bueno evaluar a futuro el desarrollo en ancho mesiodistal y vestíbulopalatino.
La revisión de Alsahhsaf y cols del 2016 agrega lo siguiente:
Los aparatos removibles se utilizan cuando no hay al menos tres piezas de anclaje vecinas. Se utiliza un placa removible en donde se coloca un bracket o inserto en el conducto y se tracciona a la placa con elásticos intramaxilares, cadenas elásticas, ligaduras, magnetos, etc. Una variante es colocar microimplantes y movilizar utilizándolos como anclaje.
Sobretratar 2mm ya que se pierde tejido en el margen con la reorganización cicatrizal del implante.
¿Cuál es el análisis metodológico?
La revisión de Morayem y cols aparentemente no está registrada. La búsqueda es correcta, no realizan búsqueda de literatura gris por lo cual hay riesgo de sesgo de publicación. Los autores no analizan el riesgo de sesgo que debe realizarse por más que los estudios sean reporte de casos o serie de casos que de por sí poseen alto sesgo. La revisión más allá de los estudios de base posee alto riesgo de sesgo y baja calidad, debido a los múltiples análisis omitidos, tal vez tomando el criterio de que son innecesarios porque la evidencia de base es reporte de caso.
Las revisiones de Zanóbio y cols y no se analizarán metodológicamente y la de Alsahhaf y cols es un diseño híbrido no sistemático (sólo sistematiza y de modo muy pobre la búsqueda, una extraña tendencia que estamos viendo que aumenta día a día y tiende a confundir a los clínicos haciéndoles creer que el artículo es de alta calidad, cuando es de muy baja calidad), por lo cual no se debe analizar.
¿Cómo puedo aplicar esta evidencia en mi consultorio?
Reiterando, esta serie de estudios nos muestra como avanzan la evidencia y es un ejercicio muy interesante. En el estudio de Morayem del año 2008 sólo había reporte de casos que son útiles únicamente para describir nuevos tratamientos y detectar daños. Luego en las revisiones del 2015 de Zenóbio y 2016 de Alsahhaf ya existen estudios aleatorizados y podemos cuantificar el aumento óseo y gingival y evaluar efectividad de modo más confiable y certero.
Para extrusiones promedio de 2.5mm el 60% (1.5mm) acompaña el hueso y el 80% (2mm) acompaña la encía. Lo que no podemos saber con certeza es si realizar fibrotomía o no, eso debe ser analizado individualmente en cada caso particular. Estos datos sugieren que se puede utilizar este procedimiento con moderada confianza en los resultados.
¿La ortodoncia provoca apnea obstructiva de sueño?
Lo que faltaba: un posible riesgo de la extracción dental por indicación ortodóncica sería desarrollar un tipo de desorden respiratorio de sueño (DRS), síndrome de apnea-hipoapnea obstructiva de sueño (SAHOS), conocida comúnmente como apnea. Las extracciones ortodóncicas han sido resistidas por la comunidad médica desde su introducción. En el principio del siglo pasado se argumentó sobre la extracción que no permitía el desarrollo maxilar ni oclusión correcta, luego se sospechaba que empeoraba la estética facial, posteriormente que era peligrosa para la salud del sistema gnatológico principalmente para la ATM y actualmente podría provocar apnea. Posteriormente se comprobó que estos daños no se producían; aunque la estética facial sí es actualmente un factor a tener en cuenta a la hora de indicar extracciones dentales. Nuestra profesión tiende a ser extremista cuando se introducen nuevos conceptos y posee características pendulares. Es decir, alguna novedad aparece y todo tiene que ver con la misma y luego se pasa al otro extremo y la novedad no influye en nada o lo hace mínimamente. Hoy en día una de las novedades en ortodoncia es la apnea y es cuestión de tiempo conocer si es un factor a considerar o no a la hora de realizar tratamiento con extracciones.
El fundamento biológico de esta supuesta relación es que al extraer piezas se retroposicionan los incisivos lo que disminuye el espacio anteroposterior de la cavidad oral lo que podría alterar la posición lingual que podría retraerse disminuyendo el volumen de la vía aérea lo que es un factor de riesgo para apnea.
Siendo los DRS una patología alta prevalencia, morbilidad y costo es adecuado evaluar la influencia de la extracción dental en la misma. Hu y cols del Departamento de Ortodoncia, State Key Laboratory of Oral Diseases, West China Hospital of Stomatology, Sichuan University, Chengdu, de China realizaron una revisión sistemática al respecto. Pueden descargarla haciendo click aquí.
¿Cuál fue el objetivo?
El objetivo de la revisión sistemática es evaluar la influencia de la extracción dental en las vías aéreas superiores. Desde ya puede verse que no evaluaron apnea.
¿Qué realizaron y encontraron?
De los 70 estudios localizados sólo 7 cumplían con los criterios de inclusión. Todos son estudios retrospectivos, 4 con grupo control. La calidad de los estudios es media-baja y son muy heterogéneos por lo que no hicieron meta-análisis. Concluyen que no hay suficiente evidencia sobre el tema debido a la alta heterogeneidad y falta de grupo control.
La limitada evidencia sugiere que:
-las extracciones para retrusión incisiva provocan que la lengua se mueva hacia atrás disminuyendo el volumen de la vía aérea en algunos sujetos.
-las extracciones con mesialización molar aumentan el volumen de la vía aérea.
Según los autores no se ha demostrado correctamente relación causa-efecto entre tamaño de la vía aérea superior y función respiratoria, en donde una disminución de su volumen no indicaría que sea más colapsable.
¿Cuál es el análisis metodológico?
La revisión es moderadamente bien conducida. Si bien dice haber seguido el protocolo PRISMA, no reportan todos los ítems; tal vez sea por asuntos editoriales. Como puntos débiles del protocolo, los criterios de inclusión deberían ser más específicos en la medida del resultado a evaluar, los términos de búsqueda para vía aérea deberían ser más, incluyen estudios de diseño de baja calidad,la búsqueda de literatura gris es moderada.Utilizan una escala de graduación de calidad no citada, por lo cual no sabemos si está validada, a priori no es la que recomienda la Colaboración Cochrane. No contemplan en el protocolo el análisis de riesgo de sesgo. La principal limitación es la calidad de los estudios que son restrospectivos, su heterogeneidad y baja muestra. Hay muchas variables que pueden influir que están mezcladas en los estudios o no consideradas. La más llamativa es que ninguno diagnostica apnea y la muestra es en sujetos sanos. Además, sería adecuado que los criterios de inclusión contemplen las diferentes configuraciones craneofaciales relacionadas con apnea y extracciones.
Los autores afirman, como es ya una tendencia en estudios de apnea y ortodoncia, que es prácticamente imposible que se conduzcan estudios clínicos aleatorios por razones éticas.
¿Cómo puedo aplicar esta evidencia (prueba científica) en mi consultorio?
Es poco lo que se puede aplicar ya que la evidencia es escasa y de baja calidad lo que no permite realizar recomendaciones basadas en evidencia. Es frecuente que esto suceda en cuanto a riesgos o daños de un tratamiento. Analizando la evidencia disponible se pueden considerar ciertas cuestiones.
Primero una vía aérea pequeña no significa que exista apnea, sería un factor más de riesgo en una patología multifactorial como es la apnea. La prevalencia de apnea en sujetos con y sin extracciones por ortodoncia no posee diferencias significativas. 1 El método epidemiológico debe seguir avanzando en esta dirección para obtener respuestas definitivas. El estudio posee una serie de limitaciones significativas en cuanto a factores de confusión.
Segundo, en algunos pacientes la retrusión incisiva provocaría una disminución en el volumen de la vía aérea (en otros no) y la mesialización molar un aumento en la misma. Reflexionemos sobre lo siguiente: los casos estudiados son biprotrusos, en donde la lengua probablemente se encuentra adelantada siendo factible que la vía aérea se encuentre aumentada de tamaño; por lo cual tal vez al retraerse vuelve a su posición normal que evidentemente va a minimizar la vía aérea. Normalizar no significa obstruir. Los autores no discuten de esta variable en la revisión, sería prudente evaluar los estudios de base. El diagnóstico diferencial sería una herramienta fundamental para considerar este efecto. De cualquier modo NINGÚN estudio evaluó apnea y realizó PSG, solamente midieron el volumen de la vía aérea en sujetos sanos. Tampoco reportan valores en comparación con la norma. Esto me recuerda a Revisiones Sistemáticas sobre cirugía de retroceso mandibular y apnea en donde SI evalúan PSG. En sus resultados se observa una disminución de la vía aérea PERO no se observa apnea evaluada mediante PSG, salvo en sujetos de muy alto riesgo (obesos, hipertensos, etc.) en donde deben tomarse medidas especiales. ¿Cuáles?
Esperen a nuestra próxima nota al respecto.
Actualmente no existe evidencia de calidad para considerar la vía aérea en sujetos susceptibles como criterio para indicar o contraindicar extracciones dentales en ortodoncia. No obstante deben realizarse estudios clínicos aleatorios en sujetos Clase II 1° división de Angle de riesgo o con SAHOS diagnosticada. Existe plausibilidad biológica sobre una posible influencia de las extracciones dentales en estos sujetos por lo que esos estudios son urgentes.
Referencias.
- Larsen AJ, Rindal DB, Hatch JP, et al. Evidence Supports No Relationship between Obstructive Sleep Apnea and Premolar Extraction: An Electronic Health Records Review. J. Clin. Sleep Med. 2015;11(12):1443–8.
¿Puede reducir el crecimiento maxilar el arco facial?
La maloclusión de clase II esqueletal por exceso maxilar es una patología que posee múltiples tipos de tratamiento. Uno de ellos es utilizar fuerza extraoral mediante un arco facial para no sólo restringir el crecimiento maxilar sino que también reducir su tamaño en sujetos en crecimiento. Existe un gran debate sobre si es efectiva esta aparatología, sus detractores argumentan que los efectos son dentarios.
Mario Valdez ya trató este tema, en este link http://ortodonciabe.com/2015/10/07/evidencias-sobre-los-efectos-del-headgear-cervical/ La revisión que se ha publicado en mayo de este año es de mayor calidad que la anterior, por ende es más útil para la clínica. Este es parte del desafío de las evidencias, evaluar comparativamente la calidad de dos estudios, en este caso revisiones sistemáticas. Es frecuente realizar esto ya que las revisiones constantemente se están actualizando. El grupo Cochrane recomienda realizarlo cada dos años. Este es el link de descarga (hacer click aquí).
¿Qué realizaron y hallaron?
Papageorgiou y cols de Alemania realizaron una revisión sistemática al respecto. Localizaron 830 estudios de los cuales 18 poseían los criterios de inclusión. De ellos sólo 5 eran randomizados. Pudieron realizar meta-análisis. Hallaron lo siguiente en comparación con el grupo control:
-El arco facial es efectivo para disminuir el prognatismo maxilar. -1.30° SNA
-El arco facial es efectivo para disminuir el crecimiento en largo maxilar. -0.71mm Co-A o Nperp-A (largo)
-El arco facial es efectivo para rotar el plano palatino posteriormente. La tracción cervical es la que más rota. -0.60° SN-NL o FH-NL (plano palatino)
-El arco facial puede prevenir 1 de 9 traumas dentarios.
-Parte de la corrección se pierde post tratamiento con ortodoncia fija.
-No sólo no daña la ATM sino que posee un efecto protector sobre la misma.
¿Cuál es el análisis metodológico?
La revisión posee un diseño excelente y meticuloso. Se han realizado extensos y muy útiles análisis complementarios (análisis de sensibilidad y estratificados). Tal vez la única falencia es que no indagan en bases de datos específicas para literatura gris, por lo que existe una pequeña posibilidad de que exista riesgo de sesgo de publicación. Un dato curioso es que utilizan el análisis estadístico de Egger para el sesgo de publicación, que es el más recomendable entre los análisis de este tipo. Es de aclarar que aunque suene atractivo, los análisis estadísticos no brindan muchas ventajas con respecto a los gráficos de embudo convencionales. Esto se debe a que es muy difícil determinar el sesgo de publicación. Incluyen 13 estudios no randomizados, por lo que la certeza en los resultados disminuye. No obstante los autores compensan este inconveniente y presentan aparte sólo los resultados tomando los estudios randomizados y además evalúan por análisis de sensibilidad como influyen los estudios no randomizados. Por ende podemos tomar los mejores estudios para conclusiones más confiables. Es la primera revisión que veo con la nueva herramienta de riesgo de sesgo Cochrane para estudios no randomizados. Pienso que esta herramienta marcará un antes y después para las revisiones en ortodoncia ya que predominan estos estudios. Al fin nos han dado una herramienta más útil a nuestra especialidad, es algo muy emocionante para aquellos que constantemente evaluamos evidencias. Un punto fuerte de la revisión es que evalúan los daños (harms) en este caso sobre la ATM. Realizaron análisis estratificado de los datos crudos en donde evaluaron que la inclinación incisiva y del plano palatino no influyen en el punto A. Tal vez la gresión incisiva influya, pero esta ítem no suele medirse en cefalogramas. El análisis estratificado es un test estadístico utilizado comúnmente en epidemiología para evaluar como influye una característica determinada en el resultado en estudio.
¿Cómo puedo aplicar esta prueba en mi consultorio?
Sabemos que uno de los riesgos de esta maloclusión es que los incisivos se traumaticen fácilmente debido a su posición protruída por el exceso maxilar. Los autores hacen un análisis sumamente interesante. Calculan el costo de realizar una operatoria en un incisivo fracturado por trauma y lo comparan con el tratamiento con arco facial. Es mucho más barato restaurar una pieza que realizar ortopedia. Personalmente pienso que el valor de un incisivo intacto no se ve reflejado por lo que cuesta restaurarlo. Es una pieza de altísima estética y valor funcional, por lo que me parece recomendable mantenerlo intacto. No podemos evaluar una intervención sólo desde los costos, es un conjunto.
El arco facial tiene un efecto de restringir el crecimiento en largo y la posición maxilar, más allá de los cambios de inclinación dentaria y palatina. Lo que realmente debemos evaluar es el TAMAÑO de ese efecto. Se produce una disminución de -1.3° SNA y -0.71mm de largo postratamiento inmediato. En el largo plazo el cambio es de -0.14° SNA y -0.46mm de largo, debido en parte tal vez al cath-up growth. ¿Es significativo ese medio milímetro de disminución maxilar en el largo plazo? ¿Es significativo disminuir 1 de 9 traumas dentarios? A la ecuación hay que agregarle la cooperación del paciente y el costo beneficio. Recordemos que tal vez la gresión incisiva influya en los cambios del punto A.
Cada clínico deberá tomar la decisión si la magnitud de disminución de crecimiento en largo y posición maxilar y su estabilidad relativa en el largo plazo le parecen relevantes como para proponer esta terapia al paciente. Esto no es nada nuevo, sólo que hay una gran diferencia con el pasado. Ahora la información para tomar esta decisión es de alta calidad y no tiene nada que ver con las creencias, percepciones o sapiencia de algún experto de la ortopedia, ortodoncia o vendedor de arcos faciales o “correctores de la clase II”. ¡Gracias evidencias por darnos una información más precisa para cuidar de nuestros pacientes!
Tratamiento temprano de la sobremordida. Resumen de conferencia.
La sobremordida aumentada o profunda es una patología de compleja resolución y generalmente se encuentra asociada a patrones braquifaciales con dimensión vertical disminuida. Se ha sugerido corregir esta maloclusión de modo temprano para mejorar la armonía facial, ya que el excesivo entrecruzamiento actuaría como una traba para el crecimiento mandibular horizontal y además redirigiría el patrón vertical de crecimiento mejorando la altura facial inferior. Además mejoraría la condición periodontal en casos de oclusión en mucosa palatina. Algunos expertos han relacionado que la sobremordida actúa como punto de apoyo provocando una distracción condilar lo que predispone a patología articular. Esto por cierto no ha sido comprobado mediante estudios epidemiológicos específicos de modo consistente y no sigue las características de un factor de riesgo. Para ser más claro los sujetos con sobremordida no poseen distracciones condilares y tampoco mayor incidencia de patología articular.
Millett DT, Cunningham S, O’Brien KD, Benson PE, Williams A, de Oliveira CMen representación de varias Facultades de Odontología inglesas, realizaron una revisión sistemática del grupo Cochrane que se puede descargar desde aquí.
¿Qué realizaron y encontraron?
Realizaron una revisión sistemática. No encontraron ningún estudio controlado al respecto.
¿Cuál es el análisis metodológico?
La revisión es impecable, recordemos que es del grupo Cochrane que lleva un exigente y minucioso control por los expertos más importantes del mundo de su metodología. El único punto débil que le veo es que en la búsqueda de literatura gris no indagan en bases de datos específicas para esos estudios, por lo que podrían existir estudios perdidos no publicados. Es muy extraño hallar una falencia mínima como esta en una revisión Cochrane.
¿Cómo puedo aplicar esta evidencia en mi consultorio?
“Señor no hay pruebas de alta calidad del tratamiento que le voy a aplicar a su hijo.” Pensemos lo horrible que sonaría que el cirujano que va a operar a corazón abierto a nuestro hijo nos diga eso. Y sin embargo es lo que día a día hacemos con los tratamientos tempranos de sobremordida, por más que no le digamos al paciente.
Por supuesto que aquí debemos evaluar estudios de menor calidad, serie de casos prospectivos o retrospectivos. Es lo que en evidencias llamamos “la mejor evidencia disponible”. Recientemente di una conferencia al respecto en donde presenté esos estudios que serían el fundamento de esta terapia. Por supuesto que su probabilidad de error es muy alta. Estoy escribiendo un artículo al respecto, pero podría adelantar que se puede corregir efectivamente la sobremordida y la recidiva es de 1/3 de lo logrado. En niños no podemos cambiar la dimensión vertical efectivamente. El cambio post-tratamiento de la dimensión vertical ronda en torno a -3 a +3° y recidiva aproximadamente en más del 60% de los casos en el largo plazo.
No hay ningún tipo de prueba de alta calidad que sugiera que es ventajoso tratar esta maloclusión de modo temprano. Esto está en coincidencia con los resultados del tratamiento temprano en general. Que quede claro, existen pruebas de menor calidad que demuestran que se puede corregir de modo temprano la sobremordida aumentada. Las pruebas necesarias deberían comparar sujetos tratados con no tratados hasta su edad adulta pretratamiento y luego postratamiento adulto y observar alguna diferencia. Personalmente pienso que realizar ese tipo de estudios es muy costoso, difícil de conducir, no involucran patentes o rédito económico y los resultados no serán relevantes para el clínico general. Por ello no se llevarían a cabo.
Con respecto a mi conferencia demostré evidencias, cómo aplicar los datos a la clínica y un caso clínico detallado paso a paso; desmitificando que las evidencias son de laboratorio y que son muy útiles en el consultorio. Aprovecho este medio para agradecer a las autoridades de la Sociedad Cordobesa de Ortodoncia y Ortopedia Dentomaxilar, en especial a la Dra. Abdala de Blanco por la invitación. Les gustó a gran parte de los asistentes que me lo comunicaron en persona. Me pareció notar que algunos doctores miraban recelosos, como si me estuviera inventando las cosas que decía, ya que iban en contra del conceso médico. Pero las pruebas que hay son claras, aunque de baja calidad y escasas. Lo que se nos enseña en postgrados son imprecisiones o por decirlo de otro modo más político son opiniones de expertos sin fundamento científico de buena calidad específico. Los datos que hallamos nos sorprenden incluso a nosotros mismos al investigarlos. Este es el desafío que nos impone basar nuestra práctica en evidencias y junto con el Dr. Mario Valdez Torres es tal el grado de compromiso que sentimos, que sólo aplicarlo no nos basta y deseamos difundir gratuitamente esta práctica. Me despido con una foto del evento.
Valor P
Generalmente los ortodoncistas nos focalizamos en si un efecto se produce o no. Normalmente no nos fijamos en el tamaño de ese efecto, es decir su magnitud. Por ejemplo la eterna discusión de “si los aparatos funcionales aumentan el tamaño de los huesos o no”. ¿Pensamos en el tamaño de ese aumento? ¿Cómo sabemos si ese aumento es importante?
Para evaluar un efecto se ha mal-utilizado el valor P, lo que le ha dado fama de “laboratorio” a las evidencias, una vez leí en referencia a esto que alguien llamaba a las evidencias despectivamente como “ortodoncia basada en estadísticas”. Recientemente ha sido publicado un artículo en la Revista Nature al respecto a descargar desde aquí. El valor P evalúa probabilidad condicional, no asociación. Sólo nos indica que si en caso de ser verdadera la hipótesis nula existan al menos un 5% de chance de obtener un resultado tan extremo como el obtenido. Pensemos, ¿eso nos dice algo sobre el tamaño del efecto? Releamos la frase y veremos que es un supuesto. La Asociación Americana de Estadísticos advierten sobre que no puede tomarse una decisión clínica teniendo en cuenta sólo el valor P. Pueden descargar la declaración de la Asociación Americana de Estadísticos desde aquí. En vez de eso los expertos en evidencias nos alertan que debemos concentrarnos en cuán grande y preciso es el efecto. Para ello debemos evaluar la diferencia de medias, razón de momios, riesgo relativo, etc. para el tamaño e intervalos de confianza para la precisión y por supuesto ponerlo en contexto clínico. Esto forma parte de la guía de evaluación ABC de un estudio clínico. Recomiendo leer el artículo de Wikipedia sobre el valor P desde aqui que es básico y muy comprensible.
Si bien no es necesario saber de estadísticas para evaluar evidencias es recomendable conocer sobre este test ya que es el más utilizado en todos los estudios y ha sido fuente de un gran malentendido. Tal vez los entusiastas de las evidencias hemos colaborado con ello. Hasta no hace mucho tiempo yo le daba mucha importancia al valor P, una importancia que no posee. Debemos observar otras variables en relación a un efecto para tomar decisiones y por supuesto ponerlas en contexto.
¿Son efectivos los alineadores transparentes en ortodoncia?
Los alineadores transparentes llevan varios años en el mercado y se publicitan como efectivos para corregir maloclusiones. Los mismos fueron introducidos mediante una gran campaña publicitaria al ortodoncista y público general por las compañías que los fabrican. Es necesario evaluar su efectividad mediante pruebas científicas concretas para aplicarlo en los pacientes.
Recientemente en el año 2015 Rossini y col de Italia realizaron una revisión sistemática al respecto que pueden descargar completa de modo gratuito desde aquí.
¿Qué hicieron y encontraron?
El objetivo fue evaluar la eficacia de los alineadores transparentes en ortodoncia. Buscaron sistemáticamente en la literatura y encontraron 3759 estudios. Seleccionaron 11 que cumplían con los criterios de inclusión, de los cuales dos eran randomizados (el grado más alto de evidencia), aunque cualitativamente eran moderados.
Hallaron lo siguiente:
-El aparato es efectivo para alinear y nivelar (estudiado por índice PAR y en el índice de irregularidad de Little).
-El movimiento de intrusión es el más predecible, comparable con aparatos fijos.
-El movimiento en masa de molares hasta 1.5mm es predecible, incluso a distal.
-El movimiento de extrusión es el menos predecible y no es efectivo.
-El aparato no es efectivo para rotar piezas, principalmente las redondeadas.
-Son necesarios aditamentos para aumentar la predictibilidad.
-Su estabilidad sin contención es menor a los fijos.
Recomiendo que lean los resultados del estudio, en el mismo detallan el nivel mínimo, máximo y medio de predictibilidad de CADA movimiento en cada grupo dentario. Los movimientos en masa, de torque (control radicular), rotación de posteriores e intrusión SI pueden realizarse, sólo que el resultado entre lo planeado y lo obtenido es menor al 50% rondando el 30%. Es decir que no podemos saber de antemano exactamente donde se posicionará la pieza dentaria, por ende los autores NO lo consideran predecible, por ende no es efectivo. Esto no quita que la pieza realmente realice esos movimientos e incluso quede próxima a una oclusión adecuada.
¿Cuál es el análisis metodológico?
La búsqueda bibliográfica es correcta, pocas veces se observa una así de meticulosa en una revisión que no sea del grupo Cochrane. El resto del diseño de la revisión es adecuado, utilizan una herramienta poco usual para evaluar el sesgo, SBU y CRD. Es preferible la herramienta Cochrane ya que es más detallada. Una limitación importante es que incluye estudios no randomizados, lo que hace disminuir la confiabilidad en los resultados. Falta la parte del protocolo que detalla sobre el análisis de datos, supongo que no fue publicado debido a que al no realizar meta-análisis está de más por razones de espacio. No realizaron meta-análisis y no explican porqué; supongo que es por la heterogeneidad clínica. Una limitación es que no mencionan el software ni la versión que utilizan, salvo por un estudio.Tal vez existan algunos más efectivos que otros y los resultados no serían representativos. Es una gran omisión de los autores y nos obliga a chequear individualmente los estudios, cosa que se aleja de la utilidad de una revisión sistemática.
¿Cómo puedo aplicar esta evidencia en mi consultorio?
No pensaba que hubiera evidencias de calidad sobre estos aparatos. Si bien el nivel de evidencia de acuerdo con los autores es limitado, podría sugerirse que los alineadores transparentes son efectivos para corregir maloclusiones ligeras. Utilizarlos para tratamientos de moderados a complejos es inefectivo, por lo que está contraindicado. Un dato que me llamó la atención es que debemos tener en cuenta un protocolo de contención más riguroso; tal vez esto se deba a que no controlan adecuadamente la raíz y los moviminetos son de inclinación incotrolada, los cuales tienden a recidivar. Me sorprende también que los alineadores puedan distalizar molares en masa hasta 1.5mm. (con el uso de aditamentos), es un movimiento complejo difícil de realizar.
Hay grandes esperanzas con los polímeros con memoria de forma, que como el NITINOL hizo para los tratamientos con aparatos fijos, podrían revolucionar los tratamientos con alineadores transparentes.
¿Inducir a Relación Céntrica es útil para el diagnóstico?
La gnatología promueve que parte del diagnóstico ortodóncico sea inducir a Relación Céntrica (RC) para evaluar discrepancias con oclusión habitual (OH). Una discrepancia postural mandibular entre RC y OH podría alterar el diagnóstico y predispondría a disfunción del sistema.
Las evidencias deben guiar nuestra práctica clínica. Las maniobras que realizamos en el diagnóstico también deben ser avaladas por pruebas científicas. Si un test diagnóstico (TD) no mide lo que debe medir estamos obteniendo información equivocada que nos lleva a un diagnóstico incorrecto. Sobre éste planificamos y ejecutamos el tratamiento que si es erróneo se puede dañar al paciente o no hacerle todo el bien que podríamos.
Kandsamy y cols de la Universidad de Western Australia realizaron un estudio de precisión de pruebas diagnósticas sobre las maniobras inductivas a RC. Se puede descargar un resumen desde aquí. Recomiendo enfáticamente leer el full text de este trabajo, es único en su especie.
¿Qué realizaron y encontraron?
Es sumamente emocionante poder analizar un estudio diagnóstico ya que hay muy pocos en la especialidad. Este estudio es una versión moderna del realizado por Steven Alexander en 1993 (también recomiendo su lectura). El diseño del estudio es cross-sectional adecuado para evaluar este tipo de preguntas. Tomaron una muestra de 19 pacientes sanos (determinado por análisis de poder) a los cuales le realizaron inducción a RC retrusiva, Power Centric de Roth (PCR) y OH. Tomaron una imagen de resonancia nuclear magnética (RNM) de cada posición y las compararon entre ellas.
Los resultados fueron que las posiciones condilares variaban ampliamente con los registros inductivos y no posicionaban los cóndilos en una posición específica. Los resultados de las diferencias posicionales no fueron estadísticamente significativos.
¿Cuál es el análisis metodológico?
El estudio posee una serie de limitaciones. Realizan un cálculo de poder para detectar diferencias de 1mm. y la diferencia medias son menores a ese valor. Es conocido además que las diferencias entre posiciones suelen ser pequeñas. Por ende la muestra es baja para ser lo suficientemente certera. Los autores asumen que diferencias menores a 1mm. no son clínicamente relevantes por lo cual la precisión es adecuada. La gnatología se jacta de la precisión de sus métodos por lo cual hubiera sido más adecuado muestras mayores, sólo para resolver esta incertidumbre diagnóstica característica de la ortodoncia. Otro aspecto a considerar es que los gnatólogos sugieren que en el plano transversal discrepancias de 0.5mm serían factores de riesgo de disfunción, por lo que sería más útil una muestra para detectar cambios de al menos 0.25mm. El modo en que reclutan a la muestra no está especificado.
En los métodos es que no explican el error geométrico del estándar de referencia RNM 1.5T, por lo que debemos hacer una serie de suposiciones. En otros estudios se dice que el tamaño del vóxel de estos equipos es varía entre 0.29mm y 0.51mm y la calibración (“seteo”) del equipo puede aumentar o reducir la precisión geométrica 2D. Posiblemente un equipo de 3T brinde una mejor resolución espacial con menor tamaño de vóxel. El conebeam (CBCT) de alta resolución es un estudio más adecuado para determinar posición y cambios óseos según expertos, con un vóxel de 0.1mm y una calibración adecuada. De cualquier modo, como se mencionó previamente, diferencias pequeñas menores a 1mm. posiblemente no sean clínicamente relevantes. Esto le quita aplicabilidad a los resultados, aunque de cualquier modo no están evaluando precisión diagnóstica de RNM que es tomado como el estándard, sino de los registros inductivos.
Solamente evalúan la reproductibilidad intraobservador para dos casos, siendo además un experto en imágenes. Para ello sólo realizaron reproductibilidad y variabilidad de los tres métodos tres veces en dos sujetos, no existiendo diferencias significativas, por ende la técnica de cada registro era reproducible. Tal vez hubiera sido mejor realizarlo en todos los sujetos y, además, interobsevador.
Las limitaciones del estudio no son discutidas completamente por los autores, se manifiestan en parte en cartas al editor posteriores. Las mismas hacen que la confiabilidad en los resultados sea escasa, principalmente aquellos en el plano transversal. Este estudio debe ser evaluado con gran escepticismo. Se debería repetir este estudio mejorando las falencias de diseño sobre todo de tamaño de muestra y comparando el registro de RC post-desprogramación con RNM.
¿Cómo puedo aplicar esta evidencia (prueba científica) en mi consultorio?
Lamentablemente debido a limitaciones en el diseño del estudio no se pueden obtener conclusiones definitivas basadas en evidencia confiables que influyan en la estrategia de la práctica clínica.
Es conocido que las maniobras inductivas no son pruebas diagnósticas de certeza. Este estudio intenta cuantificar esa imprecisión. El estudio sugiere que los sujetos sanos poseen sus cóndilos concéntricos en OH en una RNM y los registros inductivos posicionan variablemente a los cóndilos fuera de esa posición en los tres planos del espacio de modo no significativo. Posiblemente esto signifique que los registros inductivos en sujetos sanos son más imprecisos de lo tradicionalmente considerado y tal vez no brinden información diagnóstica útil. Esto sería un incentivo para todos aquellos clínicos que no diagnostican en RC y un llamado de atención a los gnatólogos.
Antes que algún lector simpatizante de Roth critique este trabajo, me amenace de muerte o hackee la página; es de recordar que hasta la fecha no existen, o al menos el autor desconoce, estudios de precisión diagnóstica sobre la RC en ortodoncia. Los estudios de Roth, Crawford, Wood y Utt no son de precisión diagnóstica. La utilización de RC en la rutina diagnóstica se basa en la tradición médica y experiencia clínica. Es decir que aquellos que proponen el uso diagnóstico de la RC en ortodoncia aún no han demostrado mediante estudios científicos clínicos de precisión diagnóstica la ventaja de la inducción y desprogramación a RC en ortodoncia.