Actualmente los conceptos gnatológicos, sobre todo de Relación Céntrica, no tienen validez en el diagnóstico y tratamiento de ortodoncia y ATM. ¿Por qué? Por lo siguiente (iré poniendo los links a las evidencias):
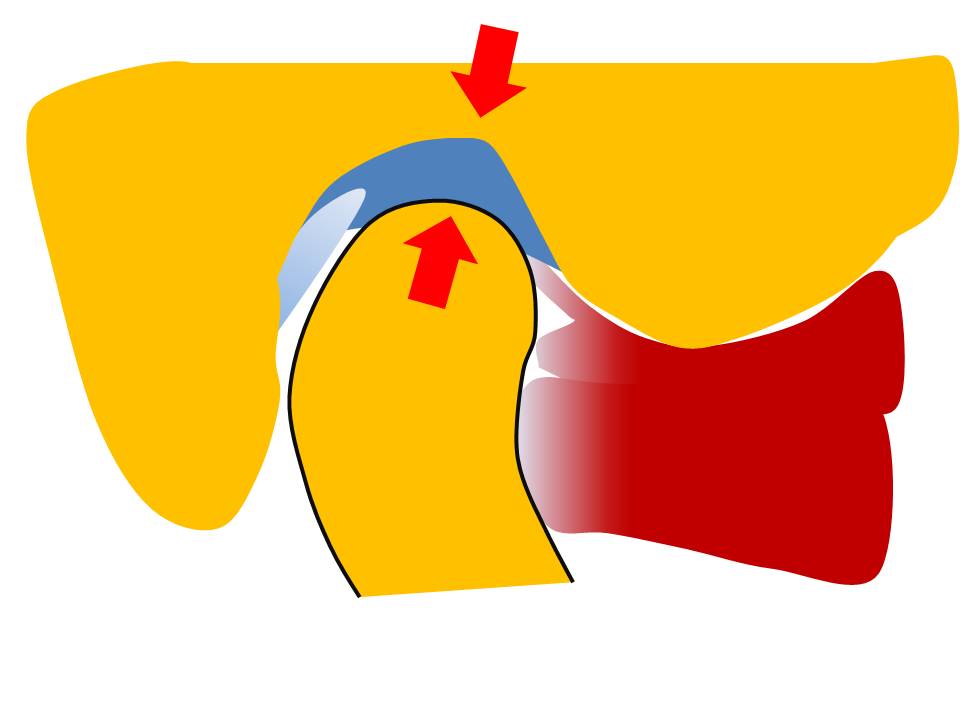
- La posición condilar normal en sujetos sanos es variable dentro de la cavidad glenoidea, tanto anterior, media o posterior. http://ortodonciabe.com/2020/06/01/se-ha-revelado-cual-es-la-posicion-condilar-ideal/
- La distracción condilar no es un factor de riesgo para disfunción articular, es decir no va a causar patología ni generar una adaptación que pueda sobrepasarse en el tiempo. http://ortodonciabe.com/2017/06/28/evidencias-sobre-la-discrepancia-de-la-relacion-centrica-posicion-intercuspal-y-su-relacion-con-los-trastornos-temporomandibulares/
¿Cuál es el objetivo articular actual científico?
El objetivo articular para un ortodoncista basado en evidencias es mantener la posición condilar del paciente ya que se sabe que tiene una variación normal. En dos situaciones no debe tomarse en cuenta la posición condilar normal. http://ortodonciabe.com/?p=2133&preview=true http://ortodonciabe.com/2020/07/05/atm-basada-en-evidencia-para-el-ortodoncista-moderno/
Estas son:
- Patología articular activa.
- Maloclusión funcional.
En casos de patología articular activa no se debe rehabilitar en la posición que trae el paciente porque ya no es la normal, fue alterada por la patología. Con dolor el paciente puede desarrollar una posición antiálgica, es decir llevar la mandíbula hacia otro lado para evitar el dolor de modo transitorio. El edema intrarticular también desplaza el cóndilo que luego volverá a su posición una vez resuelto. Con degeneración o hiperplasia la mandíbula va a ir cambiando progresivamente su posición en la etapa activa de la enfermedad no permitiendo tener una referencia para tratar la oclusión. En desplazamientos discales grandes el cóndilo cambia su posición en la fosa articular, siendo este cambio permanente, por lo tanto no suele ser un problema para el inicio de tratamiento. Pequeños desplazamientos discales tampoco son considerados un problema, hay una posición discal normal, por decirlo de algún modo. Tratada la disfunción puede rehabilitarse sin problemas en la posición mandibular que haya quedado.
Cuando el paciente tiene una maloclusión funcional el cóndilo está fuera de la cavidad glenoidea, lo que no es normal en sujetos sanos por lo cual debe llevarse a la misma. Las maloclusiones funcionales son pseudo-Clase III, mordida cruzada funcional y, con cierta discusión, el avance mandibular en Clase II. La maloclusión funcional no es lo mismo que una distracción condilar. La distracción condilar es un pequeño cambio posicional dentro de la fosa articular principalmente hacia abajo producto de un fulcrum; en cambio la maloclusión funcional es el posicionamiento condilar fuera de la fosa articular producto de un gran desplazamiento, que se identifica fácilmente en la clínica.
¿Cuáles sujetos disfuncionados tratar y cuáles no?
Otro tema que suele presentar dudas es en cuáles sujetos hacer ortodoncia y en cuáles no. Las disfunciones sintomáticas deben tratarse previamente. Dos situaciones deben ser consderadas:
- Patologías que cursan con dolor.
- Patologías degenerativas o hiperplásicas.
Si un paciente tiene un dolor articular o muscular debe ser tratado previamente. Es aquí donde los gnatólogos utilizan placas de relajación (o cualquier intermediario oclusal) que eliminan la sintomatología. Las placas de relajación son efectivas en un 65% para eliminar síntomas teniendo cerca de un 30% de efecto placebo. http://ortodonciabe.com/2020/02/17/cual-es-la-mejor-placa-para-tratar-disfuncion-de-atm/ Los gnatólogos creen que cuando se utiliza una placa de relajación la mandíbula se asienta en relación céntrica y es por esto que los síntomas se eliminan; de este modo caen en un razonamiento circular autoperpetuante. Se ha comprobado que el consejo y el manejo del paciente es efectivo en un 65%, casualmente lo mismo que la placa de relajación. https://pubmed.ncbi.nlm.nih.gov/24102692/ ¿Si no hubo un cambio a relación céntrica, que hizo que desaparezca la sintomatología? Evitar la sobrecarga articular mientras la articulación o músculos reparan es lo que favorece la desaparición de la sintomatología y no un cambio posicional a relación céntrica. Se debe recalcar que las placas de relajación actúan por otros mecanismos que la reubicación posicional. http://ortodonciabe.com/2018/03/20/bioestetica-hasta-nunca-al-ultimo-mito-gnatologico/ Además, el sólo hecho de no hacer nada y esperar que la patología se resuelva por sí sola también es efectivo, ya que las patologías articulares son autolimitantes, transitorias, no progresivas y poco recurrentes, según estudios epidemiológicos de historia natural de la enfermedad en donde se estudia cómo evoluciona la enfermedad en grandes grupos de pacientes no tratados. ¿Si no se hizo nada porqué el paciente mejoró? Porque se repara por si misma y no es progresiva como se nos enseñaba antes. http://ortodonciabe.com/2021/01/11/termina-en-una-artritis-el-desplazamiento-discal/ Cerca de un 20-15% de los sujetos experimentan dolor persistente luego de un tratamiento conservador o un tiempo prudencial de espera. Esta mala repuesta suele asociarse generalmente a dolor neuropático y/o enfermedad reumática que deben ser tratados de otro modo.
Los gnatólogos se engañan por la eficacia de la placa de relajación, que es tan eficaz como el consejo al paciente o esperar sin hacer nada su resolución. Es muy importante recalcar que no hay pruebas clínicas con estudios de imágenes que la placa de relajación lleve a relación céntrica. Tampoco hay pruebas clínicas que si en distintas desprogramaciones a lo largo del tiempo lleven a la misma posición en ese sujeto, es decir no sabemos si es repetible. ¿O acaso han visto estos estudios? Es decir que los gnatólogos recomiendan intervenciones de las cuales no tienen pruebas científicas más allá que su razonamiento circular. Actualmente están mostrando casos de estabilidad en el tiempo con el concepto céntrico para demostrar su importancia. Esto es tan sólo una selección de casos excepcionales (“cherry picking”), que ya en los estudios de la Universidad de Washington se reportaban y no significan nada más que una excepción.
En resumen, sujetos con dolor deben ser tratados de modo conservador con consejo, kinesiología, medicación de ser necesaria y tal vez placa de relajación previo al tratamiento de ortodoncia, la combinación correcta aumenta la eficacia terapéutica. En caso del paciente ser del 20-15% que no se resuelva de este modo o recurra es ideal derivarlo a un especialista o indagar más exhaustivamente en dolor neuropático, factores psicosociales, otros problemas neurológicos y trastornos reumáticos. Una buena herramienta es el DC-TMD un método diagnóstico de ATM basado en evidencia, que posee una historia clínica y pruebas funcionales sencillas para llegar a un diagnóstico y clasificación.
Las patologías degenerativas deben ser evaluadas con cuidado con pruebas clínicas, de laboratorio, imágenes y otras de ser necesario. Tener cuidado en mordidas abiertas y cruzadas, la degeneración condilar puede ser la causa y estas maloclusiones se irán agravando de modo progresivo si la patología está activa, siendo una complicación si hemos iniciado el tratamiento antes de su resolución. Lo mismo sucede en las hiperplásicas que son más sencillas de identificar.
Conclusión.
El objetivo articular del ortodoncista basado en evidencias es muy simple, mantener la posición articular normal de pacientes sanos ya que respetamos la variación normal y sabemos que no predispone a disfunción si no es “céntrica”. En patología articular activa se recomienda su tratamiento previo al inicio de la ortodoncia. El diagnóstico articular es mediante pruebas clínicas basadas en evidencias como el método DC-TMD y otras cuando corresponda.