¿RELACIÓN CÉNTRICA O POSICIÓN MUSCULO-ESQUELÉTICAMENTE ESTABLE?
Una parte de la ortodoncia gnatológica ha adoptado un “nuevo” concepto de posición articular ideado por el Dr. Okeson hace unos años llamado posición musculo-esqueléticamente estable (PME). Es decir que han cambiado el término Relación Céntrica (RC) por otro nombre. Esto no es nuevo, en el pasado hubo un cambio de definición, allá por el año 1987 en el 5° glosario de términos prostodónticos, pasó de ser una posición posterior (RUM) a una anterior (AUM) en la cavidad glenoidea; lo cual fue la primer polémica que la dejó en una consideración dudosa. En esta línea de “cambio” lo que también debería eliminarse es el articulador, tanto analógico como digital en relación a los conceptos actuales.
Analicemos ambas definiciones:
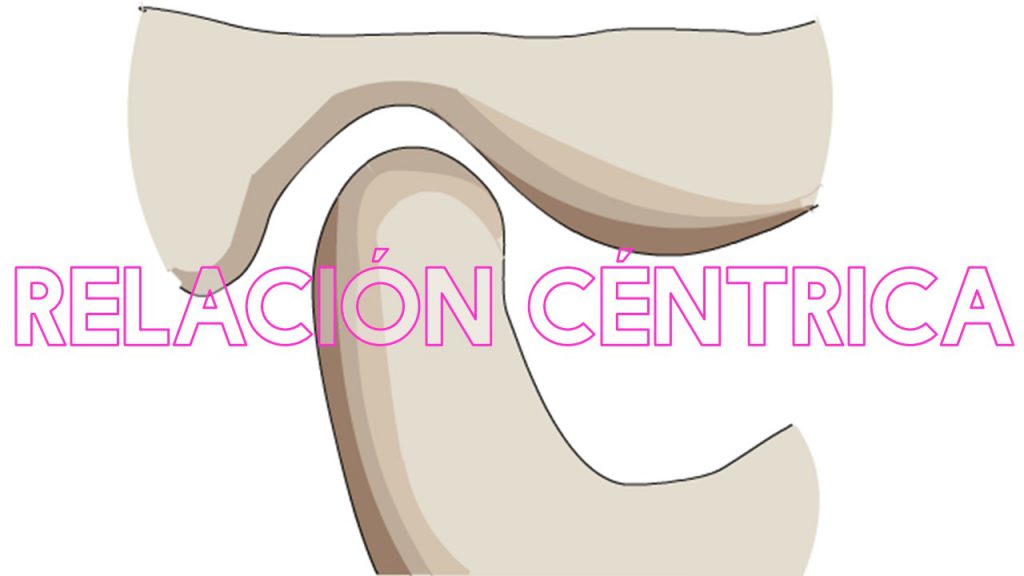
Posición Musculo-esqueléticamente Estable (tomado de Graber 2006 en español): Cuando se cierra la boca los cóndilos deberían estar en la posición más superoanterior (musculo-esqueleticamente estable), descansando contra las pendientes posteriores de las eminencias articulares con los meniscos interpuestos adecuadamente. En esta posición, todos los dientes posteriores deberían tener contactos homogéneos y simultáneos. Los dientes anteriores pueden contactar también, pero más ligeramente que los posteriores. [Luego continúa explicando las guías]
Relación Céntrica actual (tomado del Glosario de Términos Prostodónticos 9° Edición): Una relación máxilomandibular, independiente del contacto dentla, en cual los cóndilos articulan en la posición superioranterior contra la pendiente posterior de las eminencias articulares; en esta posición la mandíbula es restringida a un movimiento de rotación pura; desde esta relación máxilomandibular no forzada, fisiológica el paciente puede realizar movimientos verticales, laterales o protrusivos; es una posición de referencia clínicamente útil y repetible
Vemos que ambas definiciones son casi lo mismo, salvo que la PME no tiene en cuenta la rotación pura desde un eje de bisagra. Además en el mismo Glosario el término eje de bisagra ha sido sustituido por eje horizontal transverso en el cual su definición no lo asocia a una posición determinada (existiendo cierta ambigüedad en los conceptos), cosa que ya se sabía desde mitad del siglo pasado (Trapozzano 1961, 1963). Inclusive sabíamos que el eje de bisagra no se relaciona con el eje cinemático que posee pequeñas traslaciones, es decir que es un eje instantáneo de rotación según la ingeniería (Lindauer 1995, C´atic 1999, etc). El concepto de PME al omitir este detalle de capacidad de rotación en su definición, junto con el cambio del término eje de bisagra, nos orienta que la evaluación clínica o instrumental de rotación pura mandibular tanto analógica como digital no sería indicativo de una posición “ideal” y sólo serviría a fines de estandarización. Okeson afirma que la PME se logran con manipulación bimanual o laminillas de Long (y si hay dudas con un plano desprogramador), también sabemos que con inducción no se lleva a la posición deseada el cóndilo según estudios con resonancia nuclear magnética (RNM) (Alexander 1993, Kandasamy 2013) analizados en esta web. El mejor modo de evaluar posición cóndilo discal es la RNM que incorpora tejidos blandos y es el gold estándar, aunque esta no es una indicación de su uso, asunto analizado en esta web con anterioridad.
Incluso yendo más allá, el “deslizamiento céntrico”, es decir un posición condilar distinta de la céntrica, no se ha podido asociar a disfunción de ATM (Jiménez-Silva 2017, ver en archivos). La oclusión tampoco se asocia de modo causal como factor de riesgo de disfunción de ATM (Manfredini 2017, ver en archivos) asunto explicado en parte por el mismo Okeson en el libro de Kandasamy del 2015, en donde sólo menciona como “factores de riesgo oclusales” al cambio oclusal agudo como agente de patología muscular o la sobrecarga oclusal en articulaciones con inestabilidad ortopédica para la patología articular. Las discusiones de los estudios que no hallan asociación disfunción sugieren que probablemente las prematureidades son una consecuencia de la disfunción articular, en vez de su causa. Es decir el disco se desplaza, el cóndilo cambia de posición generalmente disminuyendo el espacio articular (o hay cambios artrósicos) lo que hace que contacten antes las piezas de la zona posterior. El gnatólogo ve el contacto prematuro y supone que es la causa de que ese disco esté desplazado (o de los cambios artrósicos) y en realidad fue al revés.
Siempre nos preguntan ¿si la Relación Céntrica no existe y los articuladores tienen poca utilidad, con qué posición trabajan y cómo la registran? El artículo “Una evaluación Basada-en-Evidencia del concepto de Relación Céntrica en el Siglo XXI” de Sanjivan Kandasamy publicado en Quintessence en 2018 provee las evidencias sobre este tópico y el lugar que ocupa la posición condilar en la actualidad, se descarga de aquí https://www.ncbi.nlm.nih.gov/pubmed/30202837 o nuestro editor puede facilitárselos para su lectura.