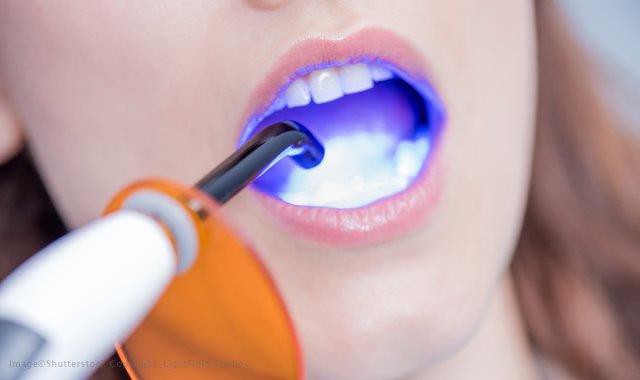
Normalmente el tiempo de polimerización de un bracket es de 20¨ para una lámpara LED de 1000mW/cm2. Para minimizarlo existen lámparas LED de alta intensidad de +3000mW/cm2 que pueden polimerizar la resina en 3¨ lo que implica ahorrar mucho tiempo siendo algo que está buenísimo. Por otro lado lo estudios de laboratorio muestran que una polimerización tan rápida no permite la fluidez para eliminar tensiones trayendo mayor contracción, además que otorgarían menor grado de conversión con la disminución de las propiedades mecánicas y estéticas. Esto podría hacer que los brackets se despeguen más fácil, lo que es una desgracia para todo ortodoncista atareado.
Se ha llevado adelante un estudio aleatorio al respecto a descargar desde aquí https://pubmed.ncbi.nlm.nih.gov/25760887/
¿Cuáles fueron los resultados?
34 pacientes fueron aleatorizados colocando 680 bracket. Se utilizó una lámpara VALO y para una hemiarcada se seteó la potencia a 1200mW/cm2 y para la otra a 3200mW/cm2. Los resultados en 6 meses de seguimiento fueron:
- El descementado fue 1.18% para cada intensidad sin diferencias entre ambas.
¿Cuál es el comentario metodológico?
El estudio no reporta estar registrado, posee aprobación ética y cálculo de poder. La selección de la muestra es de casos consecutivos con adecuados criterios de inclusión. La aleatorización es incorrecta, es alternando cuadrantes en los sujetos, esto es de alto riesgo de sesgo. No explican la asignación, supongo que con el error previo debe ser de alto riesgo de sesgo. No reportan casos perdidos. No explica si el estudio es ciego para los pacientes, clínicos, recolectores y evaluadores de datos. Las estadísticas son correctas. No reportan las limitaciones, siendo una a destacar como manejaron el efecto crossover de la luz en las piezas anteriores de la línea media donde la lámpara de un lado influye en el diente vecino del otro, sobre todo inferior. No reportan las implicaciones para la práctica. El estudio es de alto riesgo de sesgo y baja calidad de reporte.
¿Cómo puedo aplicar esta evidencia en mi consultorio?
Las lámparas de alta intensidad tienen el mismo riesgo de descementado que las convencionales y como ahorran tiempo, son de elección sopesando su mayor costo. La contracción de polimerización en ortodoncia no es tanto problema por el pequeño espesor de la resina y la capacidad del adhesivo de absorber el estrés, además que la pequeña contracción adapta mejor la resina al bracket y esmalte. Las menores propiedades mecánicas no afectan la sobrevida clínica del bracket, o sea que está dentro de lo clínicamente útil. Una vez más los materiales dentales se aplican distinto para operatoria que para ortodoncia. Si el bolsillo te da para una lámpara LED que llegue a 3000mW/cm2, ¡adelante! Yo por el momento gastaré 17¨ más por bracket, que son 7 minutos 56 segundos más por paciente y, seamos realistas, no es la gran cosa ni para vos ni para tu paciente. Muchas veces la publicidad comercial hace que algo parezca fantástico y si lo pensás bien no lo es tanto.