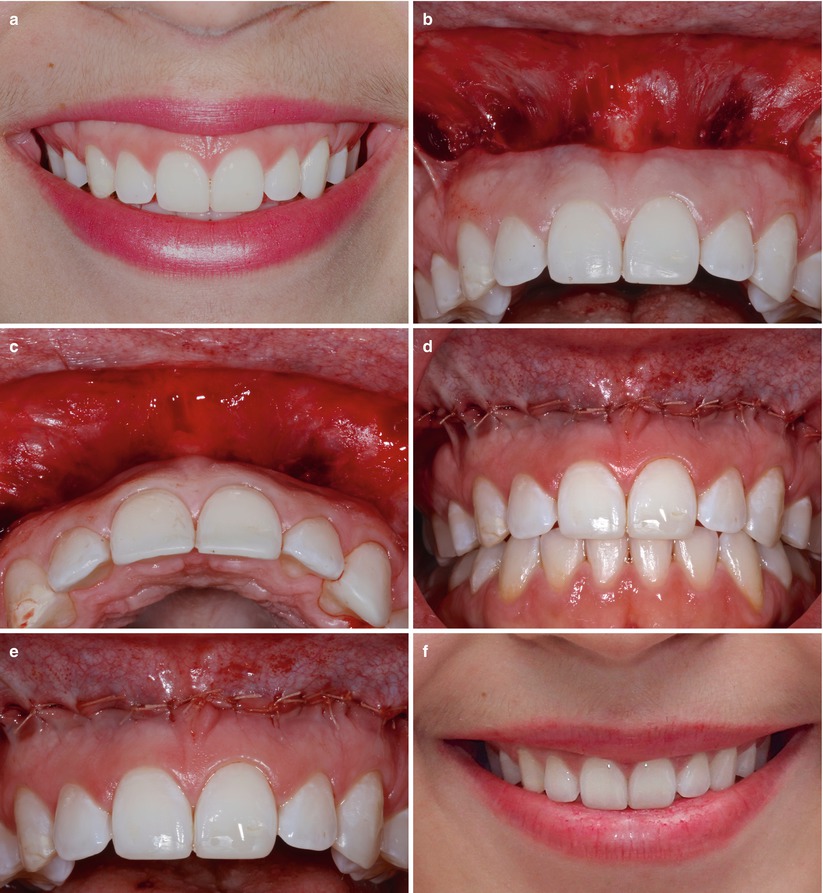
La sonrisa gingival es antiestética, sus causas y tratamientos son múltiples. Cuando existe hiperactividad muscular se sugieren técnicas conservadoras como la toxina botulínica e invasivas como la cirugía de reposicionamiento labial. Esta cirugía consiste en cortar una banda de mucosa alveolar y labial y suturar al labio más hacia abajo junto con miotomías evitando así su excesiva elevación mostrando menos encía. Se ha llevado adelante una revisión sistemática para evaluar su eficacia. Se puede descargar desde aquí: https://onlinelibrary.wiley.com/doi/10.1111/jerd.12695
¿Cuáles fueron los resultados?
Localizaron 8 estudios, uno aleatorio, 5 clínicos prospectivos y 2 series de casos de moderado y bajo riesgo de sesgo. La calidad de evidencia fue baja y moderada. Los resultados fueron:
- Se reduce de modo inmediato 2,87mm de exposición gingival
- A los 12 meses se mantienen 2.10mm de la corrección inicial
- Con miotomía a los 6 meses se pierden 0,26mm de corrección y sin ella 0,78mm
¿Cuál es el comentario metodológico?
La Revisión está registrada. La búsqueda es adecuada. La selección y extracción es por duplicado. Analizan riesgo de sesgo y calidad de evidencia. El meta-análisis es correcto. Los análisis de subgrupo también. Las conclusiones no resaltan la calidad de evidencia. Reportan conflicto de interés. La revisión posee buena calidad metodológica.
¿Cómo puedo aplicar esta evidencia en mi consultorio?
La moderada evidencia sugiere que la cirugía es efectiva, tiene su tasa de recidiva al año como cualquier tratamiento. Con el tiempo aparecerán más estudios que evalúen en más largo plazo, los pocos que hay muestran que la corrección se mantiene y la satisfacción del paciente con el resultado es buena. Dependiendo de la elección del paciente podemos utilizar cirugía de reposicionamiento labial con resultados predecibles en los casos indicados.