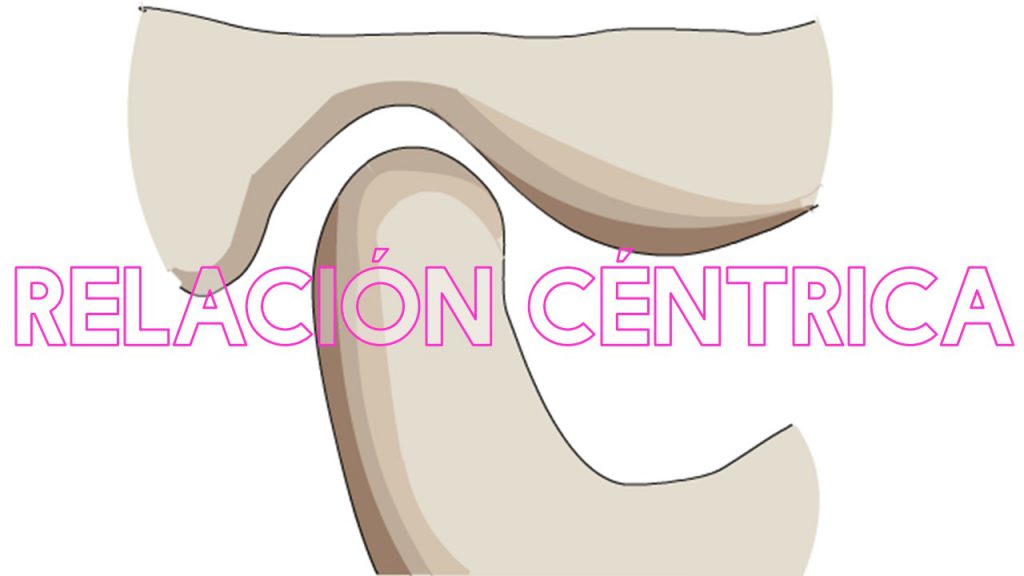
Algo conocidos por todos, pero aceptado por pocos, es que la Relación Céntrica no es un concepto fisiológico. Seamos justos, la Relación Céntrica fue un concepto científico hace muchos años, pero luego por el mismo avance de la ciencia fue descartado por investigación. Hace poco tiempo se agregó a este concepto la Tricéntrica, que no hace más que sumar la relación ideal craneocervical a la relación ideal craneomandibular que ya sabemos que no funciona. Pero lo mejor siempre está por venir y la Relación Céntrica Vía Aérea es lo nuevo. Se define como “oclusión guiada por la vía aérea con énfasis en prevenir los trastornos respiratorios de sueño, la disfunción de ATM y los trastornos del neuro-comportamiento.” Consta en avanzar la mandíbula a la posición 4/7 de Gelb para mejorar la función de la vía aérea y la ATM y en niños esto estimula el crecimiento mandibular, además se debe estimular el crecimiento hacia adelante del maxilar y las funciones de tejidos blandos. Está férreamente en contra de realizar extracciones porque colapsan la vía aérea y arruinan el perfil facial y también del uso aparatos funcionales por su efecto headgear en el maxilar que empeora el perfil y secundariamente la vía aérea. Es decir que son los mismos tratamientos expansionistas y funcionalistas totalitarios e irracionales de siempre con la excusa de la vía aérea. Les dejo dos artículos para que los lean. https://aomtinfo.org/wp-content/uploads/2016/06/Gelb-CADA-Journal-TMD-OMT-8.2014.pdf https://www.tandfonline.com/doi/full/10.1080/08869634.2016.1192315
Me sorprende que una revista conocida como el Cranio publique este tipo de artículos que no tienen fundamento científico serio alguno y sólo es una estrategia de marketing para vender cursos y aparatos por pseudoexpertos.
Con respecto a la apnea de sueño (SAHOS) que esta filosofía dice tratar y/o prevenir, sabemos que la morfología cráneo facial tiene pocas características asociadas a apnea de sueño, pero el tamaño mandibular y la oclusión no es una de ellas. La etiología de esta patología es multifactorial, si bien el tamaño de la vía aérea juega un rol, el problema principal es por colapsabilidad y éstos factores de riesgo son más importantes junto con los obstructivos. Los tratamientos de avance mandibular tienen indicación para apneas leves-moderadas y dentro de este grupo no todos los sujetos responden a los aparatos de avance mandibular y este avance por lo general debe ser grande sin tomar como referencia a la relación cóndilo fosa ideal y sólo por la noche para dormir. Incluso estos aparatos en el tiempo traen disfunciones de ATM leves y transitorios que deben ser tratadas. Si bien la ortodoncia disminuye la vía aérea en biprotrusos, es un juego de palabras, ya que las extracciones y retracción normalizan el tamaño de una vía aérea aumentada, no siendo asociado a patología. Tal vez en algunos fenotipos de clase III con cirugía ortognática de retroceso mandibular grande habría que tener algunos cuidados con la vía aérea. La verdad es que nunca leyeron sobre terapia de apnea.
Con respecto a la estética facial los autores se aferran a conceptos de hace más de 100 años en donde un perfil recto era considerado estético. Hoy en día se toman como referencia estética perfiles más protrusivos que los sugeridos por Angle y Tweed, por ende la ortodoncia no empeora el perfil facial ideal contemporáneo. Para ser más claro, actualmente nadie utiliza los criterios apolíneos y juzgar con los criterios actuales a los casos de hace 100 años tratados con los criterios de la época es poco inteligente. Es cansador que los anti-extraccionistas no estudien la historia y presente de la especialidad.
Con respecto a avanzar la mandíbula para recapturar el disco puede funcionar de modo transitorio sacando a la mandíbula de la zona dolorosa y permitiendo la formación de un pseudodisco cuando el trastorno intracapsular es sintomático (dolor y limitación del ROM); pero no se sugiere utilizarlo de modo permanente. Esto se debe primero a que los síntomas de ruido pueden reaparecer al tiempo del avance mandibular, segundo a que no es una patología progresiva y puede permanecer asintomática (dolor y limitación del ROM) de por vida y tercero los discos recapturados tienen alteraciones macro y microestructurales que no les permiten funcionar correctamente en su nueva posición. La posición mandibular no se asocia a disfunción de ATM por lo que intentar cambiarla dentro de la fosa para mejorar su salud es algo que no tiene validez científica.
La apnea de sueño y la disfunción de ATM son patologías serias, pero nada tienen que ver con la oclusión ni mucho menos con un concepto imaginario como la Relación Céntrica. Tomar conceptos científicos y torcerlos para beneficio propio es una característica de las pseudociencias. No se dejen engañar por técnicos en odontología y denle el enfoque médico que estas enfermedades merecen.